Dr. José Martín López Amézquita1, Dra. Mariel Guevara Ramírez2
Dr. Miguel Ángel Hernández Solorio3
1Neonatólogo pediatra Hospital PEMEX Salamanca, Presidente del Colegio de Pediatras del Estado de Guanajuato Capítulo Salamanca
2Neonatóloga pediatra Hospital General Salamanca
3Pediatra UMAE 48 IMSS León, Presidente de Colegio de Pediatras del Estado de Guanajuato Capítulo León
2Gastroenteróloga pediatra UMAE 48 IMSS León
Bol Cient Cult Col Ped Gto 2004;2(1):34-41
En esta ocasión se pondrá a prueba no solo nuestra habilidad diagnostica; sino en esta ocasión también nuestra habilidad terapéutica en el área de neonatología.
Es un masculino de 4 días, hijo de madre de 20 años con antecedente de consumo de AINES de forma intermitente por migraña durante el embarazo. Producto de la gesta 1, consumo de hematínicos y esquema de vacunación completo durante el embarazo. Cursa con ruptura prematura de membranas (RPM) por IVU en tercer trimestre por lo que nació a las 34 semanas por vía abdominal, peso 1900 g, talla 44 cm, APGAR 7/8, ameritó 1 ciclo de ventilación positiva, se coloca CPAP por Silverman Anderson de 4, con el que se estabilizó la función respiratoria. La gasometría al nacimiento sin datos de asfixia, se ingresó al área de terapia intermedia, se indicó ayuno con soluciones calculadas con GKM 6. Buena evolución a las 24 hrs y condiciones abdominales adecuadas iniciando estímulo enteral con calostro con buena tolerancia y manteniendo mismo perímetro abdominal. Controles de laboratorio normales, únicamente con Bilirrubinas totales de 15 por lo que se indicó fototerapia. Buena evolución a las 48 hrs por lo que permite progreso de vía oral a 25 ml/kg/día con leche materna, y posteriormente a 50 ml/kg/día y se complementó con nutrición parenteral. A los 4 días de vida hemodinámicamente estable lo que permitió disminución de parámetros de CPAP, VO en 50 ml/kg/d y NPT 110 ml/kg/d, presentó distensión abdominal de 3 cm respecto a basal, regurgitación de contenido gástrico con escaso tinte biliar, dibujo de asas y a la palpación sin datos de dolor, pero si con timpanismo a la percusión así como peristalsis conservada, resistencia escasa, sin presencia de datos de respuesta inflamatoria sistémica, sin recibir esquema de antibiótico y controles de laboratorio metabólicos sin alteraciones. Llamó la atención únicamente a nivel neurológico el observarlo irritable. Por condiciones abdominales se decide iniciar ayuno y se continuo abordaje.
Hasta el momento, ¿Cuál es nuestro principal diagnóstico de sospecha?
- Sepsis neonatal de inicio tardío.
- Enterocolitis necrotizante.
- CPAP Belly.
- Reflujo gastroesofágico.
- Oclusión intestinal
Para realizar un adecuado abordaje, además de los estudios de laboratorio como Biometría hemática, química, electrólitos y reactantes de fase aguda, también fue necesario la realización de estudios de gabinete; en este caso hay dos posibilidades, la radiografía simple de abdomen o el ultrasonido abdominal, en este caso ¿Cuál es el que mejor pudiera auxiliarnos para realizar un mejor diagnóstico?. Considerando los recursos con los que se contaba en la unidad hospitalaria y en el caso del ultrasonido la experiencia que tenga el medico radiólogo para el análisis en pacientes neonatales, se determinó solicitar únicamente radiografía simple de abdomen.
Los resultados de laboratorio mostraron electrolitos séricos normales, pruebas de función hepática sin alteraciones, Control de bilirrubinas con BT 6, BD 0.6, BI 5.4, por lo que se suspende fototerapia. BHC con HB 15, HTO 45%, LT 16 000, PLQ 160 000. No se documentó presencia se sangre en heces. Se realizó radiografía toracoabdominal AP (Imagen 1), mostró distensión de asas, abundante gas en cámara gástrica e intestino proximal.
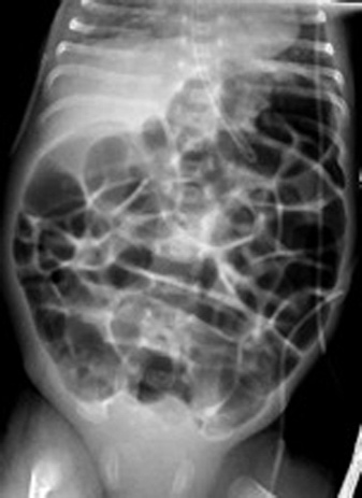
Imagen 1. Radiografía simple de abdomen del paciente
Con los datos clínicos y estudios complementarios hasta el momento, pensando en una posibilidad diagnostica ¿Cuál consideras es el manejo para ofrecérsele al paciente?
- Continuar en ayuno, descompresión por SOG + antibiótico por diagnóstico de enterocolitis 1 A.
- Reiniciar VO a requerimientos con descompresión abdominal por SOG. previo a la toma, por diagnóstico de CPAP BELLY.
- Reiniciar VO a 25 ml/kg/d, midiendo residuo gástrico y no progresar hasta que mejoren condiciones abdominales y no haya residuo.
- Ayuno e interconsulta a cirugía para colocación de Penrose percutáneo en UCIN.
En este caso nos descartaría principalmente la sospecha de cuadro infeccioso ya que no contamos con datos clínicos de respuesta inflamatoria sistémica y los parámetros de laboratorio no muestran algunos reactantes de fase aguda positivos. La radiografía mostró distensión de asas importante, el reflujo gastroesofágico no se asoció con esos datos clínicos y la oclusión intestinal no mostró imagen en doble burbuja por lo que también por datos clínicos se descarta. Las dos diagnosticas se redujeron a Enterocolitis necrotizante y CPAP belly.
La enterocolitis necrotizante (ECN) es una de las principales complicaciones postnatales en los Recién nacidos pretérmino (RNPT), presentándose en el 5-15% de RNPT, incrementando la mortalidad y discapacidades. (1) Si recordamos, el paciente tiene varios factores de riesgo para generar enterocolitis necrotizante como antecedente de prematurez, sospecha de corioamnionitis por antecedente de RPM e infección de vías urinarias materna en último trimestre, bajo peso al nacer, alteración en la perfusión al nacimiento, uso de soporte ventilatorio, aunque uno de los principales factores protectores son que ha estado recibiendo estimulo enteral con leche materna. (2)
Los datos clínicos que orientan a la severidad o altas probabilidades de enterocolitis son: Emesis persistente, distensión abdominal severa, íleo con asas intestinales visibles, sangre en heces, acompañados de manifestaciones sistémicas. Para confirmar la ECN se utilizó la escala de “Bell Modificada” (Imagen 2) para clasificar el grado y severidad. Estudios de laboratorios como trombocitopenia, hiponatremia y acidosis metabólica con lactato elevado son datos sugestivos de isquemia intestinal. Los signos radiológicos de neumatosis intestinal como lo son “Riel”, “Duomo” o la visualización de aire en la vena porta son datos confirmatorios de ECN. En el caso de nuestro paciente ninguno de los datos radiográficos confirmatorios se encontraba.
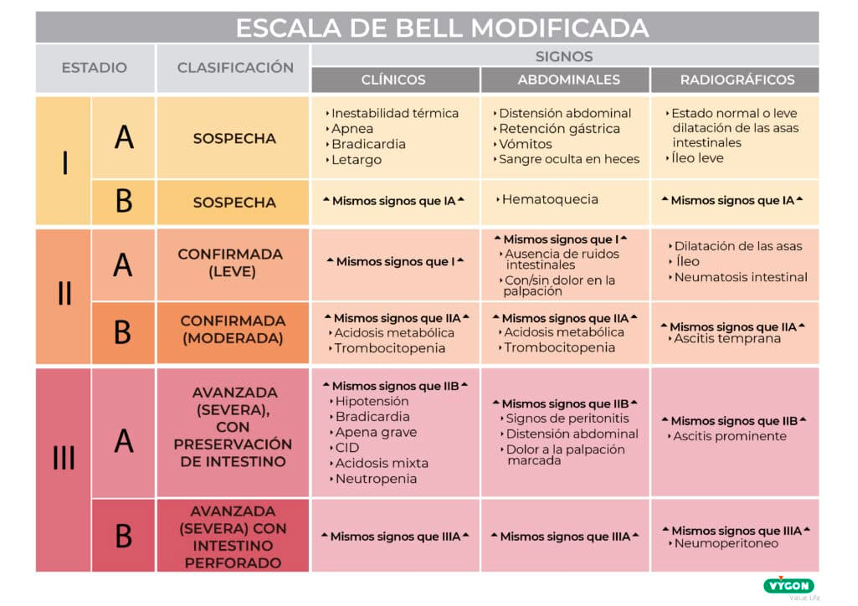
Disponible en: https://campusvygon.com/enterocolitis-necrotizante-neonatal/
Bueno, si no es ECN, ¿Entonces que es?
Es importante recordar que no toda intolerancia a la vía oral es sinónimo de enterocolitis, hay muchos signos que pueden confundirse como distensión abdominal y dibujo de asas, la cual en ocasiones está asociado con aerofagia por ventilación nasal (CPAP BELLY). Si recordamos, los únicos datos clínicos relevantes que presentaba el paciente eran únicamente distensión abdominal y dibujo de asas sin datos clínicos de respuesta inflamatoria sistémica ni dolor abdominal.
¿Qué es el CPAP belly?
Su presentación es episódica y multifactorial, presentándose en los bebés prematuros con peso muy bajo al nacer en manejo con CPAP, debido a que tienen un sistema gastrointestinal inmaduro y un tiempo de vaciamiento gástrico sumamente retardado. El exceso de aire tragado secundario al uso del CPAP, distiende el estómago e intestinos, creando un aumento de la presión intraabdominal, llegando incluso a afectar el flujo sanguíneo mesentérico superior, siendo un predictor temprano de dismotilidad intestinal en bebés prematuros, resultando en intolerancia alimentaria. (3)
Existen signos que podemos observar en recién nacidos prematuros como peristalsis anterógrada, reflujo o aspiración de contenido biliar, que pueden presentarse comúnmente en la primera semana de vida; siempre y cuando el residuo gástrico sea < 4ml/kg o < 50% de la toma. Algunos estudios que evalúan el residuo gástrico >50% previo a la alimentación o teñidos de materia biliar tienen un valor predictivo bajo (4) por lo que clínicamente no pueden ser significativos.
Una vez analizado los datos clínicos y los estudios de laboratorio y gabinete se descarta enterocolitis o intolerancia por otra patología, estableciendo el diagnóstico de CPAP BELLY. Se decide reiniciar VO a los volúmenes alcanzados previamente, valorando abrir la SOG por arriba del nivel abdominal para drenar el aire en cámara gástrica secundario a aerofagia por CPAP. Se mantiene en vigilancia estrecha y se continua con progresión.
¿En qué radica la importancia del manejo nutricional en el paciente pretérmino?
El manejo nutricional en el recién nacido pretérmino representa un papel vital no sólo para un adecuado crecimiento postnatal, sino también para obtener mejores resultados en el desarrollo neurológico a largo plazo. Sin embargo, existe varias corrientes sobre las prácticas de alimentación en los recién nacidos prematuros entre las diferentes unidades neonatales por falta de estandarización e implementación de las guías internacionales.
¿Qué es entonces la intolerancia alimentaria?
Se ha estudiado ampliamente que el inicio temprano de la alimentación no está asociado con intolerancia alimentaria. No existe una definición universal de intolerancia alimentaria, pero la más completa fue dada por Moore y Wilson, quienes la definieron como la “incapacidad de digerir la vía enteral presentando un volumen residual gástrico de >50%, distensión abdominal, emesis o ambas, y la interrupción del plan de alimentación del paciente”. En la mayoría de los casos representa una condición benigna secundaria a la inmadurez de la función gastrointestinal. (5)
Es por ello al momento de identificar la causa de la intolerancia alimentaria se brinde de acuerdo con la etiología un tratamiento oportuno.
¿Por qué es importante establecer una estrategia de alimentación en el recién nacido pretérmino cuando hay intolerancia a la vía oral?
La estrategia para establecer un plan de manejo ante un paciente prematuro con intolerancia a la vía oral es hacer un adecuado análisis clínico y bioquímico, complementado con estudios de gabinete. Se recomienda dejar en ayuno por un tiempo corto mientras se aborda (1 a 2 tomas), si se descarta enterocolitis necrotizante se debe restablecer la alimentación lo más pronto posible, adaptando los volúmenes de acuerdo con la evolución y tolerancia, complementando con nutrición parenteral hasta lograr volúmenes de al menos 80-100 ml/kg/d.
Como se comentaba anteriormente la importancia del contacto temprano con la leche humana o calostro en las primeras 24 hrs en carrillos e iniciar oportunamente la alimentación enteral mínima de forma precoz antes del 4 día de vida, con pequeñas tomas ≤ 25 ml/kg/d durante determinado tiempo, para disminuir el riesgo de enterocolitis y con ello promover la maduración intestinal, reducir la atrofia de mucosa y logrando un trofismo intestinal al alcanzar al menos 40% de las necesidades totales (150-180 ml/kg/d). (6) Los incrementos en la vía oral se realizan dependiendo del peso corporal y condiciones clínicas. Debe ser progresivo de 10 a 35 ml/kg/d. Incrementos demasiado lentos <25ml/kg/d no disminuyen riesgo de ECN. (7).
Las estrategias propuestas para optimizar la alimentación se resumen en la siguiente tabla.
| Tabla 1. Estrategias para Optimizar la alimentación en el RNPT | ||
| RNPT PEBN | RNPT MBPN | |
| LECHE PREFERIDA | LECHE HUMANA | LECHE HUMANA |
| PRIMERA TOMA | Entre 6 y 48 h vida | Entre 6 y 48 h vida |
| ESTÍMULO ENTERAL | 12-15 ml/kg/d c/2 hrs o en infusión continua. | 12-15 ml/kg/d c/2-3 hrs o en infusión continua |
| DURACIÓN DEL ESTÍMULO | 1-4 días | 1-4 días |
| INCREMENTO DE VOLUMEN | 15-25 ml/kg/d | 20-30 ml/kg/d |
| ENRIQUECIMIENTO DE LH | Antes de 100 ml/kg/d | Antes de 100 ml/kg/d |
| OBJETIVOS DE APORTE DE ENERGÍA | 110-130 ml/kg/d | 110-130 ml/kg/d |
| OBJETIVO DE PROTEÍNAS | 4.0-4.5 g/kg/d | 3.5-4.0 g/kg/d |
| RNPT: Recién Nacido Pretérmino. PEBN: Peso Extremadamente Bajo al Nacer MBPN: Muy Bajo Peso al Nacer. | ||
La intolerancia alimentaria es frecuentemente asociada a enterocolitis, por lo que se sobre diagnostica, por ello es importante identificar y tratar cualquier causa subyacente y evitar excusas para suspender la alimentación de manera innecesaria; en lugar de eso, es mejor encontrar siempre una razón para continuarla, dando prioridad de inicio siempre con leche materna.
Esperamos que estas reflexiones nos ayuden a mejorar no solo nuestra habilidad diagnostica, sino también a ejercitar nuestra habilidad terapéutica, en esta ocasión con nuestros mas pequeños pacientes y siempre recalcando la importancia de la lactancia materna. Nos leemos en la siguiente edición.
Bibliografía:
- Koletzko B, Poindexter B, Uauy R. Recommended nutrient intake levels for stable, fully enterally fed very low birth weight infants. World Rev Nutr Diet. 2014;110:297-9. doi: 10.1159/000360195. Epub 2014 Apr 11. PMID: 24751638.
- Meister AL, Doheny KK, Travagli RA. Necrotizing enterocolitis: It’s not all in the gut. Exp Biol Med (Maywood). 2020 Jan;245(2):85-95. doi: 10.1177/1535370219891971. Epub 2019 Dec 6. PMID: 31810384; PMCID: PMC7016421.
- PRIYADARSHI, A., HINDER, M., BADAWI, N., LUIG, M., TRACY, M.. Continuous Positive Airway Pressure Belly Syndrome: Challenges of a Changing Paradigm. International Journal of Clinical Pediatrics, North America, 9, feb. 2020. Available at: https://www.theijcp.org/index.php/ijcp/article/view/352 .
- Bridget Arnold Cobb, Waldemar A. Carlo, Namasivayam Ambalavanan; Gastric Residuals and Their Relationship to Necrotizing Enterocolitis in Very Low Birth Weight Infants. Pediatrics January 2004; 113 (1): 50–53. 10.1542/peds.113.1.50
- Bajaj N., Saha B., Sethuraman G. Standard Treatmente Guidelines 2022. Feeding in preterm an feed intolerance. Indian Academy of Pediatrics. Disponible en: https://iapindia.org/pdf/Ch-098-Feeding-in-Preterm-and-Feed-Intolerance.pdf
- Bombell S, McGuire W. Early trophic feeding for very low birth weight infants. Cochrane Database of Systematic Reviews 2009, Issue 3. Art. No.: CD000504. DOI: 10.1002/14651858.CD000504.pub3.
- Oddie SJ, Young L, McGuire W. Slow advancement of enteral feed volumes to prevent necrotising enterocolitis in very low birth weight infants. Cochrane Database of Systematic Reviews 2021, Issue 8. Art. No.: CD001241. DOI: 10.1002/14651858.CD001241.pub8.
